Behandlung
Im Folgenden möchte ich einen kurzen Überblick über die Störungsbilder geben, derentwegen Patienten am häufigsten in meine Praxis kommen. Die Darstellung ist sehr kurz gehalten und gibt nur einen ersten Überblick über Erscheinungsbilder und Therapiemöglichkeiten. Die Reihenfolge macht keine Aussage über die Häufigkeit des Auftretens der genannten psychischen Störungen.
1. Depressionen
Gedrückte Stimmung, Interessenverlust, Freudlosigkeit und verminderter Antrieb sind Leitsymptome einer Depression. Aber auch weitere Symptome wie Selbstzweifel, Schuldgefühle, Ängste, Gefühle von Wertlosigkeit, innere Unruhe, Appetit- und Schlafstörungen sowie verminderte Konzentration sind häufig zu finden. Gefühlsregungen wie Freude oder Trauer weichen einem Gefühl der Gefühllosigkeit und der inneren Leere. Die Gedanken werden wie in einer Abwärtsspirale immer negativer, kreisen um Fehler und Sinnlosigkeit, so dass sich der Betroffene nicht mehr selbst positiv wahrnehmen kann. Je nach Schweregrad der Depression (leicht, mittelschwer, schwer) kann es zu Selbstmordgedanken kommen.
Depressionen verlaufen episodisch. Manche Menschen durchlaufen in ihrem Leben mehrere depressive Episoden, andere nur einmal eine solche Phase. Wieder bei anderen verläuft die Erkrankung nicht unipolar, sondern bipolar, d.h. es kommt neben den ausgeprägt depressiven Episoden auch zu manischen Phasen, beide wechseln sich ab. In der Manie erlebt der Betroffene ein extremes Stimmungshoch, ist sehr getrieben und aktiv, kommt nächtelang ohne Schlaf aus, ist in seinem sozialen Verhalten enthemmter und überschätzt seine Stärken. Gerade der Umschlag von dieser Euphorie in Depression ist für den Betreffenden schwer auszuhalten.
Während der Behandlung, die aufgrund der vielfältigen Erscheinungsbilder der Depression stark variieren und einleitend als Einzel-, später als Gruppentherapie durchgeführt werden kann, wird zunächst versucht, den Hintergrund und die auslösenden Situationen für den Ausbruch der Depression zu ergründen. Wichtige Behandlungsschritte sind stützende Interventionen (Aktivierung z. B. durch Bewegung, Wiederaufnahme sozialer Kontakte, Umgang mit belastenden Gefühlen, Veränderung negativer Gedanken) und die Bearbeitung zentraler Konflikte (z. b. problematische Beziehungsmuster), Verlusterlebnisse oder Traumata (letztere durch gezielten Einsatz von EMDR). Je nach Ausprägung der Depression ist eine medikamentöse Behandlung mit Antidepressiva sinnvoll.
2. Angststörungen
Jeder Mensch hat Angst, sie signalisiert uns Gefahren und schützt uns vor ihnen. Ängste können aber auch Überhand gewinnen, sich immer weiter ausbreiten und so in den Vordergrund treten, dass das alltägliche Leben in vielen Bereichen eingeschränkt wird. In solchen Fällen spricht man von Angststörungen. Dann macht sich ein Teufelskreis der Angst breit, bestimmt das Denken (z. B. die Kontrolle zu verlieren, verrückt zu werden, sich zu blamieren) und Fühlen (Gefühl von Enge, von Panik). Damit gehen massive körperliche Reaktionen einher wie Herzrasen, Atemnot, Schwindel, Zittern. Die Folge davon ist ein zunehmendes Vermeidungsverhalten, man zieht sich zurück, schränkt seinen Handlungsspielraum ein (das bietet scheinbar Sicherheit), sucht sich Hilfe bei Angehörigen (Schutzfiguren) und es kommt zu einer steigenden Erwartungsangst („Angst vor der Angst“). Hierunter leidet der Selbstwert erheblich.
Angststörungen nehmen unterschiedliche Gestalt an. Grob unterscheidet man zwischen Phobien (sie beziehen sich auf Objekte oder Situationen, die als bedrohlich erlebt werden, z. B. Tiere, Fahrstühle, Menschenansammlungen, Prüfungen), Panikstörungen (dem Auftreten wiederholter, unvorhersehbarer, überfallsartiger Panikattacken, die sich nicht auf eine spezifische Situation beschränken, sondern ohne tatsächlichen Grund auftreten) und generalisierten Angststörungen (fortwährende Angstzustände in unterschiedlicher Stärke und in unterschiedlichsten Situationen).
Der eigentlichen Behandlung der Angststörung geht eine gründliche Diagnostik voraus, um welche Ängste es sich handelt, ob Konflikte oder Traumata als Ursache angesehen werden müssen, wie stabil der Betroffene insgesamt ist, ob mit den Ängsten aktiv oder eher passiv umgegangen wurde, ob Bezugspersonen mit in das Angstsystem einbezogen sind und vieles mehr. Nach ausreichender Stabilisierung (Ressourcenaufbau, Verbesserung der Angsttoleranz) und Informationsvermittlung (was läuft bei Ängsten im Gehirn und im Körper, wie verhalte ich mich bei akuten Angstattacken) können unterschiedliche Behandlungswege eingeschlagen werden: Minderung des Vermeidungsverhaltens, Analyse der mit den Ängsten verbundenen Phantasien, Bearbeitung der zugrunde liegenden Konflikte oder Traumata. Dabei kann EMDR bei der Durcharbeitung der belastenden Erlebnisse hilfreich sein. Sinnvoll ist häufig auch das Einbeziehen von Angehörigen. Gegebenenfalls kann auch eine Behandlung im Rahmen einer Gruppentherapie sinnvoll sein.
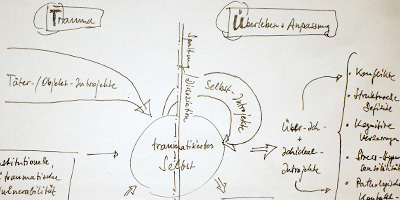
3. Traumatisierungen, Posttraumatische Belastungsstörungen
Erlebt ein Mensch als Opfer oder als Zeuge Ereignisse von außerordentlicher Schwere (z. B. Unfälle, Missbrauch, Naturkatastrophen, Folter), Ereignisse, die Angriffe auf Leib und Leben, auf die emotionale und soziale Existenz darstellen, und der Grad der Bedrohung die Möglichkeiten der Bewältigung übersteigt, kommt es zum Erleben von Hilflosigkeit und Ohnmacht, zum Teil zu einer dauerhaften Erschütterung von Selbst- und Weltverständnis. Das belastende Erlebnis kann zu einer unsichtbaren Wunde führen, einem Trauma. Da die Betroffenen zum Teil keine bewussten Erinnerungen mehr an das Ereignis haben (man spricht von Abspaltung oder Dissoziation), zum Teil auch das Erlebte nicht in Worte fassen können (Blockierung des Sprachzentrums), sich aber bei bestimmten Auslösereizen (z. B. Gerüchen, Geräuschen, Situationen, so genannten Triggern) unkontrollierbaren Gefühlen von Hilflosigkeit, Übererregung oder auch Bildern (man spricht von Nachhallerinnerungen, Flashbacks) ausgesetzt sehen, fühlen sich die Betroffen verrückt, können sich ihr Erleben nicht erklären und ziehen sich von der Außenwelt zurück. Diese Symptome sind aber eine normale Reaktion auf eine unnormale Situation und dienen ursprünglich dem Schutz vor schwerwiegenderen Folgen der Überflutung. Als weitere Folgen von Traumatisierungen kann es zu Vermeidungsverhalten (z. B. auch Sucht), Übererregung (z. B. Schreckhaftigkeit, Schlafstörungen, innere Unruhe), aber auch Ängsten, Depressionen, chronischen Schmerzleiden kommen.
Die Behandlungsmethoden müssen sorgfältig auf die vorliegende Traumathematik abgestimmt sein, je nachdem, ob es sich um eine Akuttraumatisierung, ein einmaliges traumatisches Ereignis oder um komplexe Traumatisierung (Mehrfachtraumatisierungen) handelt. Auch muss in die Behandlungsplanung mit einbezogen werden, inwiefern schwere Traumata zu einer Umbildung der Persönlichkeitsstruktur geführt haben. Generell orientiert sich eine Traumabehandlung nach der Diagnosestellung an der Abfolge (1) Stabilisierung (Ressourcenaufbau, Erlernen von Distanzierungs- und Dosierungstechniken, Sicherung des sozialen Umfeldes), (2) Traumabearbeitung (etwa mit Hilfe von EMDR oder Imaginationstechniken) und (3) Integration (des Traumas in die Persönlichkeit und des Betroffenen in sein soziales Umfeld). Das vorrangige Ziel der Behandlung ist, die eigene Kontrolle über das innere Erleben, den Körper und die äußeren Lebensumstände zurück zu gewinnen.
4. Essstörungen (Anorexie, Bulimie, Binge-Eating)
Essen muss jeder Mensch, für viele ist es mit Genuss, Energie und Wohlbefinden verbunden. Wird Essen aber missbräuchlich dafür eingesetzt, um Probleme, die anderweitig als unlösbar erscheinen, auf diese Art zu bewältigen (etwa die Regulation von negativen Gefühlen, Abgrenzungswünsche und Autonomieversuche), spricht man von Essstörungen. In der Folge geraten Hungersignale und Sättigungsgefühl, Gewohnheiten zur Nahrungsaufnahme, Regelmäßigkeit des Tagesablaufs sowie das Körpergefühl immer mehr aus dem Gleichgewicht, das ganze Leben kreist um Essen und Gewicht. Andere Interessen außer Diäten, Abführmittel, übermäßiger Sport, Gedanken an die Nahrungsaufnahme treten zunehmend in den Hintergrund, Beziehungen und die Einbindung ins soziale Umfeld werden als belastet wahrgenommen.
Zu den Essstörungen werden die Magersucht (Anorexie), die Ess-Brech-Sucht (Bulimie) und die Essstörung mit Fressanfällen (Binge-Eating) gezählt. Letztere führt häufig zu Übergewicht (BMI 25 - 30) und Fettleibigkeit (Adipositas, BMI größer als 30).
Die Behandlung jedweder Essstörung verlangt eine gewisse Zentrierung auf das Symptom (das Essen), eine Stabilisierung der Körperfunktionen und eine Normalisierung des Essverhaltens. Dies kann z. B. bei der Magersucht bedeuten, dass ein stationärer Aufenthalt aufgrund der Gewichtsreduzierung notwendig und lebensrettend wird. Neben einer gründlichen Diagnostik der Symptomatik, des Essverhaltens und des Körpergefühls sowie ausreichender Stabilisierung (Esstagebuch, Modifizierung des Essverhaltens, Information über die Störung) wende ich mich den Fragen zu, welche Funktionalität das Essen einnimmt, welche Gefühlszustände und Konflikte aktuell mit dem Essen und dessen Begleiterscheinungen verbunden, welche auslösenden Situationen für die Entstehung der Essstörung zu finden sind, vor welchem lebensgeschichtlichen und familiären Hintergrund die Essstörung sich entwickeln konnte. Hieraus können Veränderung des inneren Erlebens und des Beziehungsverhaltens eingeleitet werden, die eine langsame und schrittweise Loslösung von der Essstörung erleichtern und an ein „normales“ Essverhalten heranführen helfen. In einer späteren Phase der Einzelbehandlung kann die Überführung in eine Gruppentherapie hilfreich sein.
5. Entaktualisierte Süchte (stoffgebunden und nichtstoffgebunden)
Eine Abhängigkeit (von Alkohol, Medikamenten, Drogen, Tabak, Glücksspiel oder Computer) entwickelt sich schleichend und durchläuft Stadien vom normalen, kontrollierten Gebrauch bis hin zur Sucht, die oft nicht scharf voneinander abzugrenzen sind und fließende Übergänge haben. So ist der Konsum von Alkohol oder das Benutzen des Computers allgemein üblich. Wenn aber Alkohol, Medikamente, Spiele oder der PC eingesetzt werden, um eine Funktion zu erfüllen, die am ursprünglichen Zweck (Genussmittel, medizinische Verschreibung, Vergnügung, Arbeitshilfsmittel) vorbeigeht, und als Entspannungsmittel, als Trost, zur Leistungssteigerung, zur Stärkung des Selbstwertes, als Schutz vor negativen Gefühlen dienen, bewegt sich der Konsum oder das Verhalten in Richtung Abhängigkeit. Wenn trotz negativer Konsequenzen (z. B. Führerscheinentzug, Beziehungsprobleme, Schwierigkeiten am Arbeitsplatz oder in der Ausbildung) weitergemacht werden muss wie durch einen Zwang, dann zeigen sich deutliche Zeichen einer beginnen oder fortgeschrittenen Sucht. Die Interessen für andere Dinge außerhalb des Konsums oder süchtigen Verhaltens treten immer mehr zurück, das ganze Leben wird auf das Suchtmittel oder das Verhalten konzentriert, die Sucht hat eine Eigendynamik entwickelt, die den Betroffenen und auch das ganze (familiäre, berufliche, soziale) Umfeld in seinen Bann zieht. Immer tiefer bestimmt das Tarnen, Täuschen, Verheimlichen die Szene („Die Lüge ist die Schwester der Sucht“), um ein Verhalten, das längst nicht mehr in das Leben passt, fortsetzen zu können. Die Realität rückt weiter und weiter weg. Die negativen Konsequenzen des Konsums oder des Verhaltens werden übermächtig. Nach Innen stellt sich ein Gefühl der Hilflosigkeit und Verzweiflung ein.
„Es liegt im Wesen der Abhängigkeitserkrankungen, dass sich Behandler und Patient aus dem Weg gehen.“ Solange der Zwang zum Konsum ungebrochen ist, kann der Betroffene keinen ernsthaften Behandlungsversuch eingehen. Der erste Schritt in Richtung einer Behandlung stellt also die Einsicht dar, dass man abhängig oder suchtgefährdet ist. Dies ist oftmals auch der schwerste Schritt. In der Regel sind es die anderen (die Angehörigen, das soziale Umfeld), die die Sucht oder Suchtgefährdung als erste bemerken. Dann ist es häufig ein langer und verlustreicher Weg bis zur eigenen Einsicht in die Abhängigkeit.
Die Behandlung einer Abhängigkeitserkrankung beginnt oft mit einem Klinikaufenthalt, um den Suchtmittelkonsum zu stoppen (Entzugsbehandlung). Anschließend empfiehlt sich bei fortgeschrittener Abhängigkeit eine Entwöhnungsbehandlung in der Klinik. Bei nicht stoffgebundenen Süchten wie der Spielsucht (pathologisches Spielen) oder der Online- oder Computersucht (pathologischer PC-Gebrauch) gibt es keine „Entgiftung“, hier ist ebenfalls eine Entwöhnungsbehandlung im stationären Rahmen bei klarer Suchtproblematik das Mittel der Wahl. Für die erfolgreiche Genesung aus einer Sucht hat sich der Besuch einer Selbsthilfegruppe sehr bewährt. Die ambulante Psychotherapie in meiner Praxis kann dann greifen, wenn bereits der Schritt weg vom akuten Suchtmittelgebrauch oder Suchtverhalten getan ist (das ist mit „entaktualisierter Sucht“ gemeint). Die Behandlung, die sowohl in Einzel- als auch in Gruppentherapie durchgeführt werden kann, dient zu allererst der Stabilisierung, der Rückfallvorbeugung, der Klärung der Funktion des Suchtmittels oder Suchtverhaltens, der Stärkung alltagstauglicher Fähigkeiten (z. B. Gefühle wahrzunehmen und auszuhalten, Geduld wieder zu erlernen, Niederlagen anzunehmen, an Selbstwert zu gewinnen, die Realität wieder sehen und gestalten zu können) und dem Aufzeigen und Erlernen von alternativen Verhaltensweisen, um das Suchtmittel oder Suchtverhalten nicht mehr zu brauchen. In einem zweiten Schritt kann den tiefer liegenden Ursachen der Sucht nachgegangen werden (hier finden sich oft Traumatisierungen, Depressionen und Angststörungen).
6. Psychosomatische Störungen
So gut wie jeder kennt die Erfahrung, schon einmal unter körperlichen Beschwerden wie Rückenschmerzen, Herzrhythmusstörungen, Magen- und Darmbeschwerden, Störungen der Haut zu leiden. Diese gehen häufig von selbst oder nach medizinischer Behandlung zurück. Manche Menschen machen aber die Erfahrung, dass die körperlichen Symptome nicht weggehen. Sie suchen wiederholt Ärzte auf, die dann keine körperliche Ursache finden können. Die Betroffenen bleiben mit ihrer Überzeugung, eine noch unerkannte körperliche Erkrankung zu haben, und mit ihrer Unsicherheit in einem belasteten Zustand. Dieser schürt Ängste, schränkt die Lebensqualität erheblich ein und führt zu Rückzug. Schließlich, oft nach einem monate- oder jahrelangen Leidensweg, werden sie zum Psychologen überwiesen. Diese Menschen leiden an Erkrankungen, die auf eine Wechselwirkung zwischen Seele (Psyche) und Körper (Soma) zurückzuführen sind, d.h. der Körper reagiert auf Stress, Überlastung oder Leistungsdruck, also auf seelische Belastungen. Da es zu dieser Reaktion häufig erst zeitverzögert kommt, ist es manchmal schwierig, einen Zusammenhang zwischen den seelischen Belastungen und der körperlichen Reaktion zu erkennen.
Am Beginn der psychotherapeutischen Behandlung steht also der Schritt, zu akzeptieren, dass kein ausschließlich körperlicher Befund vorliegt, sondern dass es sich um ein Zusammenwirken körperlicher und seelischer Prozesse handelt. Erst so kann der Kreislauf von wiederkehrenden körperlichen Beschwerden und anscheinend notwendigen medizinisch-körperlichen Untersuchungen unterbrochen werden. Diese Akzeptanz verbessert die Motivation für eine Psychotherapie. Weitere Schritte der Behandlung stellen die Beschwerdelinderung, die Erarbeitung eines Verständnisses für den Sinn der Symptombildung, für die durch die körperliche Symptomatik ausgedrückten, oft unbewussten Gefühle und ein Aufspüren der für die Erkrankungen auslösenden Situationen dar. Zum Teil ist eine Verbesserung der Gefühlswahrnehmung und Affekttoleranz anzustreben. Durch ein Verstehen von ursächlichen Konflikten und Bindungsmustern sowie deren Veränderung wird versucht, die Störung entbehrlich zu machen. In einer fortgeschrittenen Phase der Behandlung kann die Therapie in einer Gruppe durchgeführt werden.
7. Chronische Schmerzen
Die anhaltende Schmerzstörung ist gekennzeichnet durch erhebliche Schmerzen an unterschiedlichen Lokalisationsorten des Körpers ohne hinreichend erklärende organische Ursache. Kopfschmerzen und Schmerzen am Bewegungsapparat (Rücken) sind die häufigsten Formen der Schmerzstörung, aber auch Nervenschmerzen (Neuropathien), das Fibromyalgie-Syndrom oder Schmerzen nach einer akuten Erkrankung, die sich verselbständigt haben (z. B. Phantomschmerzen), können zu chronischen Schmerzzuständen führen. Oft bringen dabei rein medizinische Behandlungsverfahren keine dauerhafte Erleichterung. Die alleinige Gabe von Schmerzmitteln greift häufig zu kurz.
Das Schmerzverständnis hat sich etwa seit 1965 grundlegend geändert (Aufkommen der sog. Gate-control-Theorie). Schmerz wurde nicht länger als eine einfache Sinnesempfindung verstanden, sondern in die Wahrnehmung fließen verändernde Faktoren (Stimmungen, Gefühle, Vorerfahrungen, soziale Einflüsse, Gedächtnisinhalte) mit ein. Schmerzzustände können mit Gewebeschädigung oder ohne organische Grundlage entstehen, Schmerz ist subjektiv, nicht objektiv. Akuter Schmerz tritt überwiegend bei Verletzungen auf, chronischer Schmerz wird durch zahlreiche weitere Faktoren mitbestimmt. Neben dem Schmerzgedächtnis sei hier auch auf die Bedeutung der sozialen Lerngeschichte (wie wurde in der Familie mit Schmerz umgegangen) hingewiesen. So erhält der Schmerz gewissermaßen eine Zwischenstellung zwischen körperlichen und seelischen Phänomenen. Seelenschmerzen können mit Körperschmerzen ausgedrückt werden. Weitere Aspekte sind: Schmerzen haben eine enge Beziehung zu sozialen Bindungen (Hilfesystem). Schmerz ist mit Strafe und Schuld verbunden, aber auch mit Aggression und Lust.
In der Behandlung geht es zunächst um eine ausführliche Schmerzanamnese und den Ausschluss organischer Ursachen. In aller Regel muss die Behandlung chronischer Schmerzzustände interdisziplinär (Physiotherapie, Schmerzmedizin, Psychotherapie, Psychiatrie) und multimodal sein. Wichtig ist die Vermittlung eines Verständnismodells der Schmerzstörung, das den Einbezug von seelischen und sozialen Faktoren erlaubt (bio-psycho-soziales Modell). Die Verbindung von Schmerz und seelischen Komponenten muss herausgearbeitet werden, so etwa die Rolle von Stress, Überlastung, hinderlichen Einstellungen, sozialen Belastungsfaktoren. Die Wahrnehmung und Klarifizierung von Gefühlen und damit verbundenen Konfliktthemen soll gefördert werden. Da chronische Schmerzzustände häufig auch auf Traumatisierungen zurückgehen, kann sich die Behandlung unter Einsatz von EMDR als hilfreich erweisen. Nützlich ist auch das Erlernen eines geeigneten Entspannungsverfahrens.
8. ADHS bei Erwachsenen
ADHS war als Diagnose längere Zeit Kindern und Jugendlichen vorbehalten. Erst seit Beginn der Jahrtausendwende wurde ADHS im Erwachsenenalter ein in Deutschland breiter wahrgenommenes Krankheitsbild. Menschen mit ADHS leiden seit ihrer Kindheit unter ausgeprägten Aufmerksamkeitsstörungen und / oder übermäßiger Aktivität und Impulsivität. So neigen Betroffene mit Aufmerksamkeitsstörungen zu mangelnder Konzentration, erhöhter Ablenkbarkeit, unvollständigem Erfassen von Aufgabenstellungen, geringer Fähigkeit, Arbeitsabläufe zu gliedern. Sie sind vergesslich, reizoffen und rasch überfordert. Bei vermehrter Hyperaktivität und Impulsivität zeigen die Betroffenen körperliche Unruhe (z. B. wippende Beine, Nägelkauen), Unfähigkeit, längere Zeit an einem Platz zu sitzen, Ungeduld, z. T. durchbrechende aggressive Verhaltensweisen. Ein Leben, das voll ist mit Emotionen und Sinneseindrücken (Reizoffenheit), ständigen Stimmungsschwankungen (innere und äußere Unruhe), Überraschung und Chaos (Unorganisiertheit), negativer Selbsteinschätzung (Selbstwertstörung) und hoher Empfindlichkeit (Stressintoleranz), sieht sich in vielen Bereichen (Ausbildung, Beruf, Beziehungen) täglich vor immer neue Schwierigkeiten gestellt.
In der Behandlung der ADHS bei Erwachsenen steht eine gründliche Diagnostik und darauf aufbauend eine entsprechende Aufklärung über das Krankheitsbild am Beginn. Bei stärkerer Ausprägung der Symptome kann durch medikamentöse Behandlung (zumeist mit Stimulanzien) eine deutliche Verbesserung erreicht werden. Aber aufgrund der tiefgreifenden Störung des Selbstwertes und der Autonomieentwicklung ist eine tiefenpsychologisch fundierte Psychotherapie eine hilfreiche begleitende Maßnahme. Neben dem Aufbau einer vertrauensvollen therapeutischen Beziehung stehen die Verbesserungen von Ich-Funktionen (Aushalten von Frustration, Erlernen von Geduld, Umgang mit Ärger und Wut), Bearbeitung von aktuellen Konflikten und Hilfestellung bei der Organisation des Alltags im Vordergrund. Bei fortgeschrittener Einzelbehandlung kann die Überführung der Behandlung in eine Gruppetherapie eine Möglichkeit darstellen, weitere Fortschritte zu erzielen.